Durata normala a unei sarcini este de 37-41 saptamani. Postmaturitatea este un termen folosit pentru a descrie bebelusii nascuti dupa 42 saptamani. O nastere timpurie ia loc la 37-38 saptamani, iar o nastere tarzie la 41 saptamani. Foarte putini bebelusi se nasc la 42 saptamani sau mai tarziu.
Cauzele postmaturitatii
Cercetatorii nu stiu de ce unele sarcini dureaza mai mult decat altele. Uneori, data nasterii este estimata gresit deoarece mama nu isi aduce bine aminte data ultimului ciclu menstrual. Daca va amintiti gresit data ultimului ciclu, doctorul nu va putea estima corect data nasterii. Cea mai sigura modalitate de a estima corect daca nasterii este print-o ecografie cu ultrasunete facuta in primul trimestru.
Factorii de risc ai postmaturitatii
Postmaturitatea are o sansa mai mare de a aparea la mamele care au mai dus deja in trecut o astfel de sarcina prematura. La a doua sarcina, riscul de postmaturitate creste de 2-3 ori. Alti factori minori de risc includ:
- atunci cand bebeluslul este baietel
- cand mama este invarsta
- daca mama sufera de obezitate
- daca au existat cazuri de postmaturitate la mama sau tata
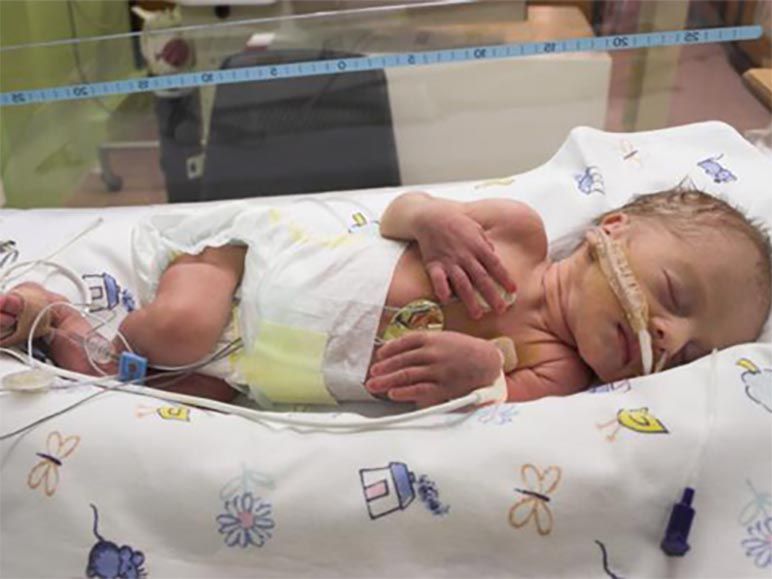
Simptomele postmaturitatii la bebelus
Fiecare bebelus va avea simptome diferite. Unele dintre ele sunt:
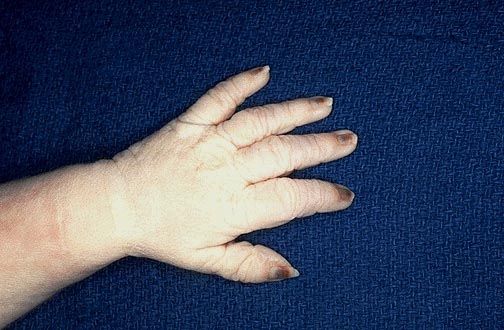 piele uscata care se cojeste
piele uscata care se cojeste- unghii neobisnuit de lungi
- are parul mai lung decat are in mod normal un bebelus la nastere
- cutele vizibile pe palme si talpile piciorului
- o mica cantitate de grasime pe corp
- pielea lui are o nuanta verde, maro sau galbena datorita meconiumului eliberat in uter
- bebelusul este mai alert
Simptomele postmaturitatii pot fi uneori confundate cu alte conditii de sanatate.
Cum se face diagniosticul de postmaturitate
Doctorul va face diagnosticul in functie de:
- infatisarea fizica a bebelusului
- duranta sarcinii
- cat de matur pare bebelusul
Tratamentul postmaturitatii bebeluslui
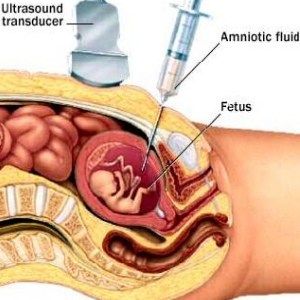
Se vor face anumite teste pentru a verifica nivelul de sanatate al bebeluslui, teste precum:
- ultrasunete
- testul fetal non-stress
- verificarea nivelului de lichid amniotic
Doctorul poate decide ca este mai bine ca travaliul sa fie indus artificial. Iar in timpul travaliului ritmul cardiac al bebelusului va fi monitorizat pentru a depista variatiile cauzate de nivelul scazut de oxigen.
Complicatiile postmaturitatii
Deoarece bebeluslul a avut mai mult timp sa creasca, el va fi mai mare, ceea ce poate prezenta o problema la nastere.
Deoarece placenta imbatraneste inspre sfarsitul sarcinii, riscurile unei sarcini prelungite includ:
- deficienta de lichid amniotic: lipsa de suficient lichid amniotic poate cauza fatul sa scada in greutate
- lipsa de oxigen: bebelusii care nu dispun de suficient oxigen vor avea probleme in timpul travaliului
- aspiratia cu meconiu: cu cat timp un bebelus petrece mai mult in pantec, cu atat mai mult este probabil sa aspire meconiu in plamani
- hipoglicemia