Explorand Universul Fascinant al Nou-Nascutilor
De la Naștere la Primele Lor Descoperiri
Noii-născuți reprezintă o minune a naturii, o incursiune magică într-un nou început. De la primele lor respirații până la primele zâmbete, trecerea de la viața intrauterină la cea extrauterină este un proces captivant și complex. În această incitantă călătorie a vieții umane, fiecare nou-născut deschide uși către o lume plină de mister și descoperiri.
În acest articol, vom explora universul fascinant al nou-născuților, investigând procesele fiziologice, dezvoltarea cognitivă și emoțională, precum și impactul factorilor externi asupra lor în primele luni de viață. Vom arunca o privire atentă asupra celor mai recente cercetări și descoperiri în domeniu pentru a înțelege mai bine această etapă crucială a existenței umane.
I. Nașterea și Primele Moment De Viață:
Nașterea este momentul culminant al unei lungi călătorii intrauterine. Pentru nou-născut, este o tranziție de la un mediu protejat și cald la unul plin de stimuli noi și provocări. În primele momente după naștere, un nou-născut trece printr-o serie de schimbări uimitoare și vitale:
Respirația și Adaptarea la Aerul Liber:
În momentul nașterii, plămânii nou-născutului sunt expuși pentru prima dată la aerul exterior.
Reflexul de respirație este declanșat de schimbările de temperatură și presiune, iar primele respirații sunt esențiale pentru stabilirea oxigenării corecte a corpului.
Chiar și în cazul copiilor născuți prin cezariană, expunerea la aerul liber inițiază această tranziție vitală.
Legătura Cu Părinții:
Imediat după naștere, contactul pielii cu pielea și alăptarea la sân sunt esențiale pentru stabilirea legăturii afective și pentru stimularea imunității nou-născutului.
Aceste prime interacțiuni creează o fundație solidă pentru legătura părinte-copil și pentru dezvoltarea sănătoasă a copilului.
Controlul Termic și Homeostazia:
Nou-născutul trebuie să regleze temperatura corpului pentru a compensa pierderile de căldură și a se menține la o temperatură optimă.
Îmbrăcarea adecvată, contactul pielii cu pielea și încălzirea mediului înconjurător sunt esențiale pentru menținerea homeostaziei termice.
II. Dezvoltarea Motorie și Senzorială a Nou-Născutului:
În primele săptămâni și luni de viață, nou-născutul explorează lumea înconjurătoare prin intermediul simțurilor sale și al mișcărilor instinctuale. Această perioadă este crucială pentru dezvoltarea motorie și senzorială a copilului:
Mișcările Reflexe:
În primele săptămâni de viață, nou-născutul manifestă o serie de mișcări reflexe, cum ar fi reflexul de supt, reflexul de apucare și reflexul de căutare.
Aceste mișcări sunt esențiale pentru supraviețuirea și explorarea mediului înconjurător și se estompează treptat pe măsură ce se dezvoltă sistemele nervoase și musculare.
Dezvoltarea Senzorială:
Încă de la naștere, nou-născutul este receptiv la stimuli senzoriali precum lumină, sunet, atingere și miros.
În primele luni, se dezvoltă și se rafinează sensibilitatea sa la acești stimuli, contribuind la formarea conexiunilor neurale și la înțelegerea lumii din jur.
Explorarea Mediului:
Prin intermediul mișcărilor sale și al simțurilor, nou-născutul începe să exploreze lumea din jurul său.
Interacțiunea cu obiectele, exprimată prin privire, atingere și manipulare, joacă un rol crucial în dezvoltarea cognitivă și senzorială a copilului.
III. Dezvoltarea Cognitivă și Emoțională:
Pe măsură ce nou-născutul crește și se dezvoltă, procesele cognitive și emoționale devin tot mai complexe. Această perioadă timpurie este caracterizată de o serie de etape și achiziții importante:
Legătura și Atingerea:
În primele săptămâni, nou-născutul începe să formeze legături emoționale cu părinții și cu alte persoane din jurul său.
Atingerea și contactul fizic sunt esențiale pentru dezvoltarea securității emoționale și pentru stabilirea relațiilor de atașament.
Răspunsul la Stimuli:
Nou-născutul devine tot mai receptiv la stimuli și începe să răspundă la expresiile faciale, vocale și la schimbările de mediu.
Aceste prime interacțiuni contribuie la dezvoltarea empatiei și a conștiinței sociale a copilului.
Începutul Gândirii și Percepției:
Pe măsură ce sistemul nervos se dezvoltă, nou-născutul începe să exploreze diferitele aspecte ale mediului său și să își formeze





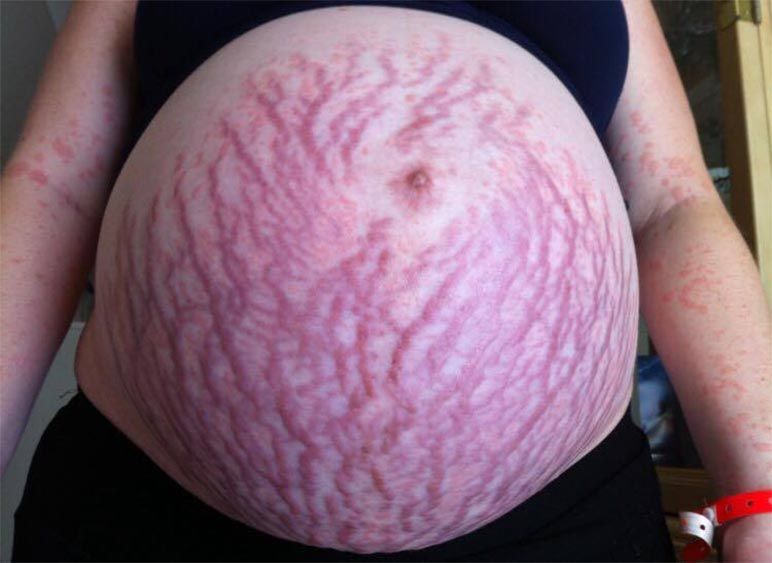
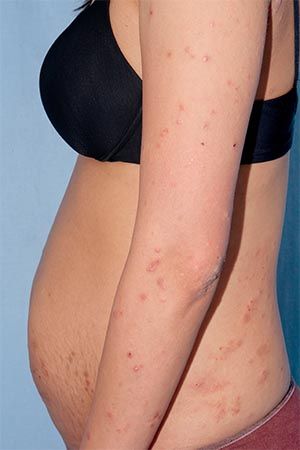 Eruptia atopica a sarcinii este un termen general de include 3 conditii:
Eruptia atopica a sarcinii este un termen general de include 3 conditii: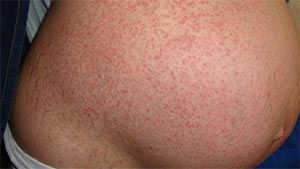
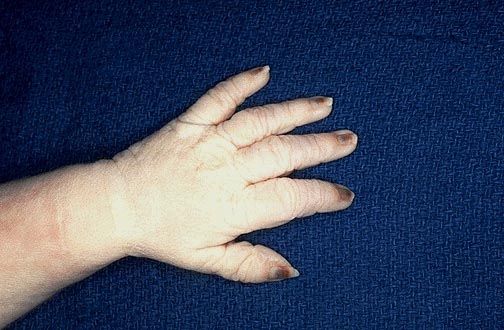 piele uscata care se cojeste
piele uscata care se cojeste